-
-
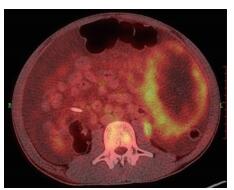
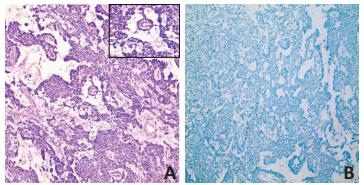
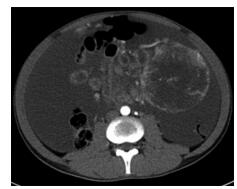
患者男性,29岁,因腹胀、腹痛伴便秘2个月收住安徽医科大学第一附属医院。体检:腹软,右上腹压痛(+),移动性浊音(+),Murphy's征(+)。血清学检查:低蛋白血症,血清AFP正常。增强CT显示,腹盆腔多发大小不等混杂密度影,最大者约12.7 cm×10.1 cm×8.6 cm,边界尚清,大部分为囊性不均匀低密度灶,实性部分呈渐进式、不均匀明显强化,其内见迂曲的血管,考虑为腹腔恶性间皮瘤(图 1)。PET-CT检查显示,左中腹部及盆腔内囊实性肿块,实性部分代谢增高,SUVmax分别为5.0和8.9(图 2)。行腹腔探查+腹腔肿瘤减瘤术+大网膜切除术,术中见上腹部直径约15 cm质硬肿块,包膜完整,来源于大网膜,另见盆腔内直径约20 cm质硬包块,与腹壁及肠管粘连紧密,肠道及系膜间大量串珠样小瘤体。术后病理:灰褐色不规则组织,切面见部分囊性内含暗红色坏死样物质,表面见大量乳头状突起,镜下见疏松网状结构及S-D小体(图 3A);免疫组织化学法检测显示,肿瘤细胞中AFP(图 3B)、CD117、CA34、CEA、CK(H)、EMA、HCG、GFAP、PLAP表达均为阴性。术后病理诊断为腹腔恶性卵黄囊瘤(yolk sac tumor,YST)。术后27天予博来霉素+依托泊苷+顺铂(BEP)化疗方案1次。术后100天因大量腹水,予抽腹水,腹腔顺铂灌洗1次。术后5个月因大量腹水、低蛋白血症、贫血、恶病质而死亡。
小结 YST好发于儿童和青少年性腺内,较为少见,性腺外YST罕见但可以发生在全身各个部位。大多数YST患者的血清AFP明显升高,是其诊断及随访的主要肿瘤指标。CT及MRI检查均表现为单发的实性或囊实性肿块,边界尚清,渐进式、不均匀强化,内部见丰富而迂曲的血管是其特征之一[1]。PET-CT检查中YST表现为高代谢,易于发现,尤其对于罕见部位、微小/隐匿的原发病灶及转移病灶的诊断及复发检测更具优势[2]。治疗上主要是手术+化疗,需要强调的是即使是Ⅰa期患者,术后不进行化疗也可能会出现复发或转移[3]。
本文报道了1例YST在PET-CT检查中的表现,由于YST可发生在全身多个部位,PET-CT的全身显像对于YST的诊断及复发检测具有优势。
-
[1] 迟源, 马羽佳, 郑加贺, 等.卵黄囊瘤的CT及MRI表现[J].现代肿瘤医学, 2016, 24(8):1278-1283. DOI: 10.3969/j.issn.1672-4992.2016.08.033 [2] Takahashi M, Kanamori Y, Takahashi M, et al. Detection of a metastatic lesion and tiny yolk sac tumors in two teenage patients by FDG-PET: report of two cases[J]. Surg Today, 2014, 44(10):1962-1965. DOI: 10.1007/s00595-013-0656-8
[3] Kojimahara T, Nakahara K, Takano T, et al. Yolk sac tumor of the ovary: a retrospective multicenter study of 33 Japanese women by Tohoku Gynecologic Cancer Unit (TGCU[J]. Tohoku J Exp Med, 2013, 230(4): 211-217. DOI: 10.1620/tjem.230.211
-
期刊类型引用(1)
1. 潘石. 大网膜恶性卵黄囊瘤1例. 生物医学工程与临床. 2020(05): 596-597 .  百度学术
百度学术
其他类型引用(0)



 下载:
下载: